ELECTROCASO 89
INFORMACIÓN DEL CASO CLÍNICO
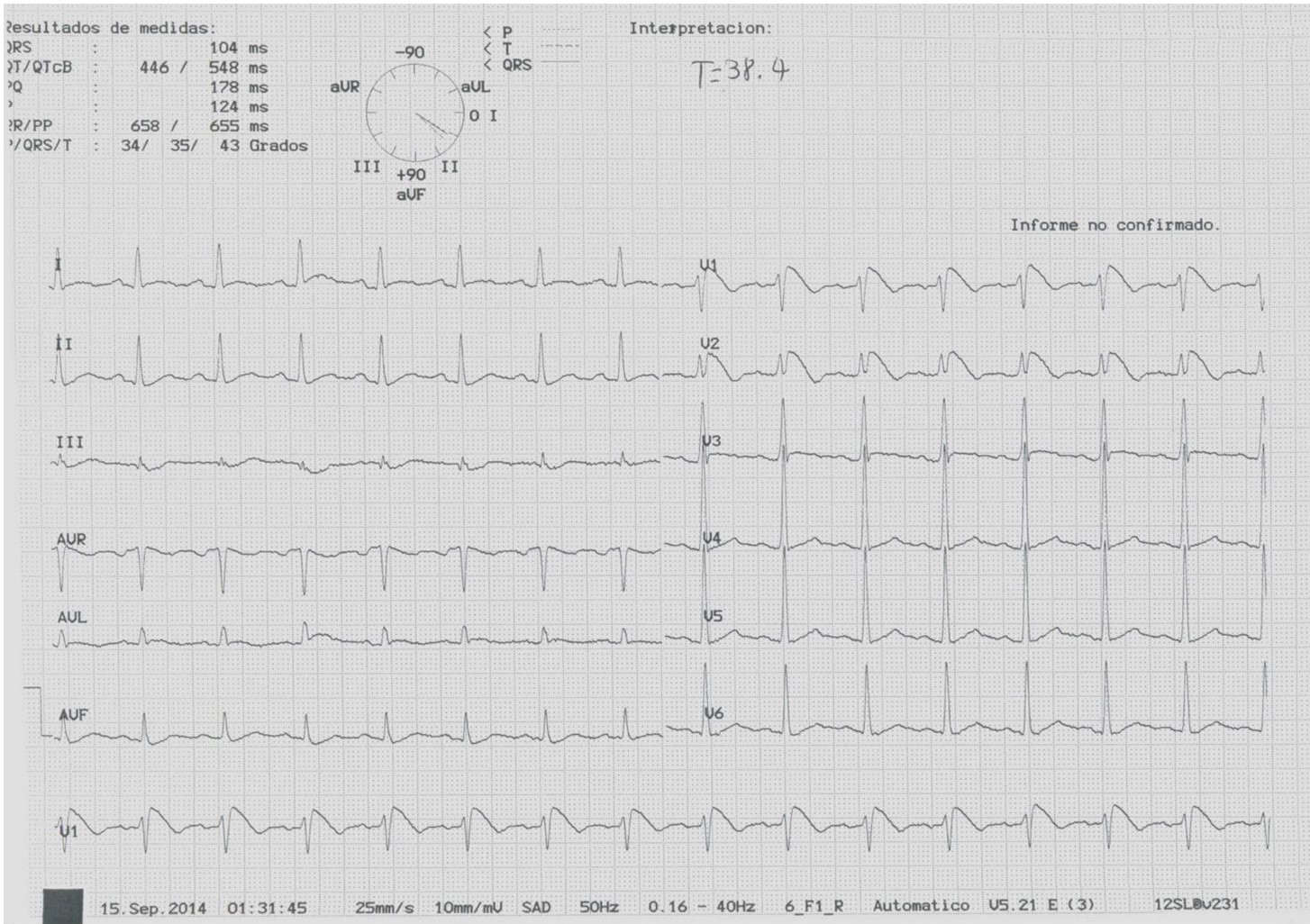
Varón de 35 años, fumador sin otros factores de riesgo cardiovascular, acude a urgencias del Centro de Salud con cuadro febril (38.4º) acompañado de odinofagia y placas blanquecinas a nivel de ambas amígdalas. Como parte de la evaluación se realiza el siguiente electrocardiograma.
¿Qué llama la atención en este trazado?
Señala la respuesta correcta:

El trazado muestra un ritmo regular aproximadamente a 90 lpm (entre 3 y 4 cuadros grandes entre cada QRS). El origen es sinusal ya que la onda P positiva en derivaciones inferiores (II, III y aVF). La onda P tiene morfología normal y el intervalo PR es regular y constante. El QRS presenta un voltaje y anchura normales, sin presencia de ondas Q patológicas.
En el segmento ST observamos una elevación descendente en V1 y V2, seguido de onda T negativa, conocido como patrón de “aleta de delfín”, diagnóstico de patrón de Brugada tipo I.
En el año 1992, Pedro y José Brugada describieron una serie de individuos que, sin cardiopatía aparente, presentaban parada cardíaca y precisaron reanimación cardiopulmonar. Posteriormente, se descubrió en ellos una mutación genética en los canales de sodio, lo que provocaba una modificación en la curva del potencial de acción de la célula cardíaca. A este trastorno, que presenta un patrón electrocardiográfico muy particular, se le denominó síndrome de Brugada.
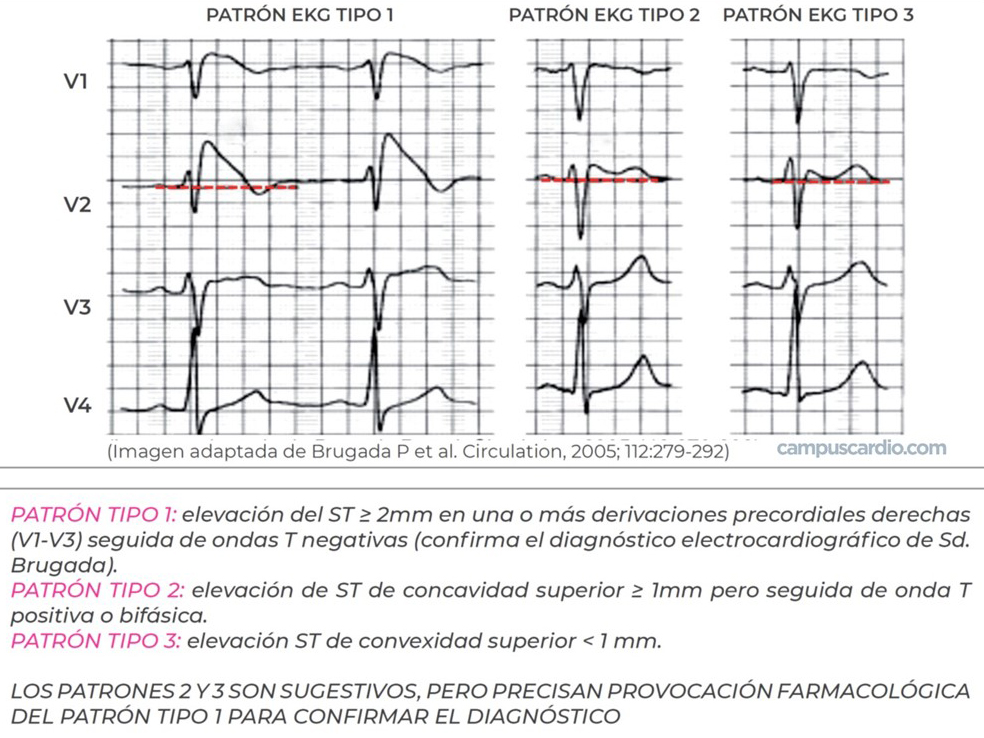
Se han descrito tres patrones electrocardiográficos del síndrome de Brugada, aunque solamente el patrón tipo I permite confirmar el diagnóstico. Los patrones tipo II y III son sugestivos, pero precisan de provocación farmacológica para confirmar el diagnóstico. La flecainida es un fármaco antiarrítmico que actúa inhibiendo los canales del sodio. El test de flecainida se utiliza para desenmascarar el patrón tipo I de Brugada en pacientes con sospecha de este síndrome (patrones tipo II y III).
- Patrón tipo I: elevación del ST ≥2mm en una o más derivaciones precordiales derechas (V1-V3), seguida de ondas T negativas.
- Patrón tipo II: elevación del ST de concavidad superior ≥1mm pero seguida de onda T positiva o bifásica.
- Patrón tipo III: elevación del ST de convexidad superior <1mm.
Entre el l 17-42% de los síndromes de Brugada presentan sincope o episodio de muerte súbita en algún momento de su vida, pero la mayoría permanecen asintomáticos. Se estima que hasta el 25% de los supervivientes de muerte súbita sin cardiopatía estructural demostrada podrían ser secundarios a este síndrome. Aproximadamente un 23% de los pacientes con síndrome de Brugada que sufren muerte súbita han tenido un cuadro sincopal previo.
La edad media de presentación de síntomas es la 4ª década, siendo más prevalente en varones.
Tal y como ocurre en otras cardiopatías de base genética que afectan a los canales iónicos (denominadas canalopatías), la sintomatología por arritmias suele desencadenarse por situaciones de predominio vagal (reposo o descanso nocturno), tóxicos, alteraciones iónicas, fármacos. Es especialmente importante la fiebre, ya que se comporta como factor modulador por la inactivación de los canales de sodio, pudiendo desenmascarar un síndrome de Brugada silente y/o conferir mayor riesgo (aunque transitorio) de arritmias ventriculares.
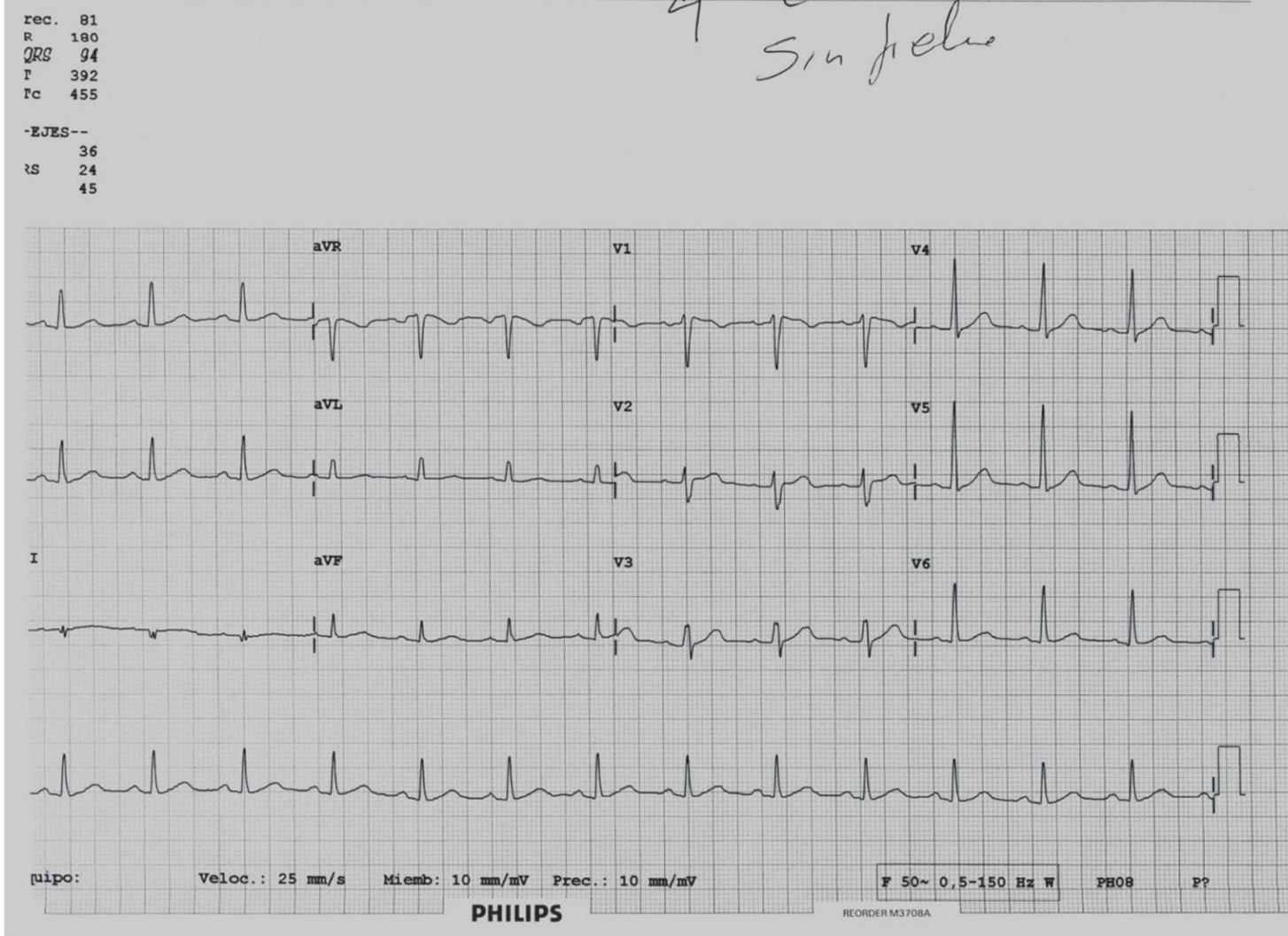
Tras tratamiento antitérmico se repite el trazado desapareciendo el patrón característicos.
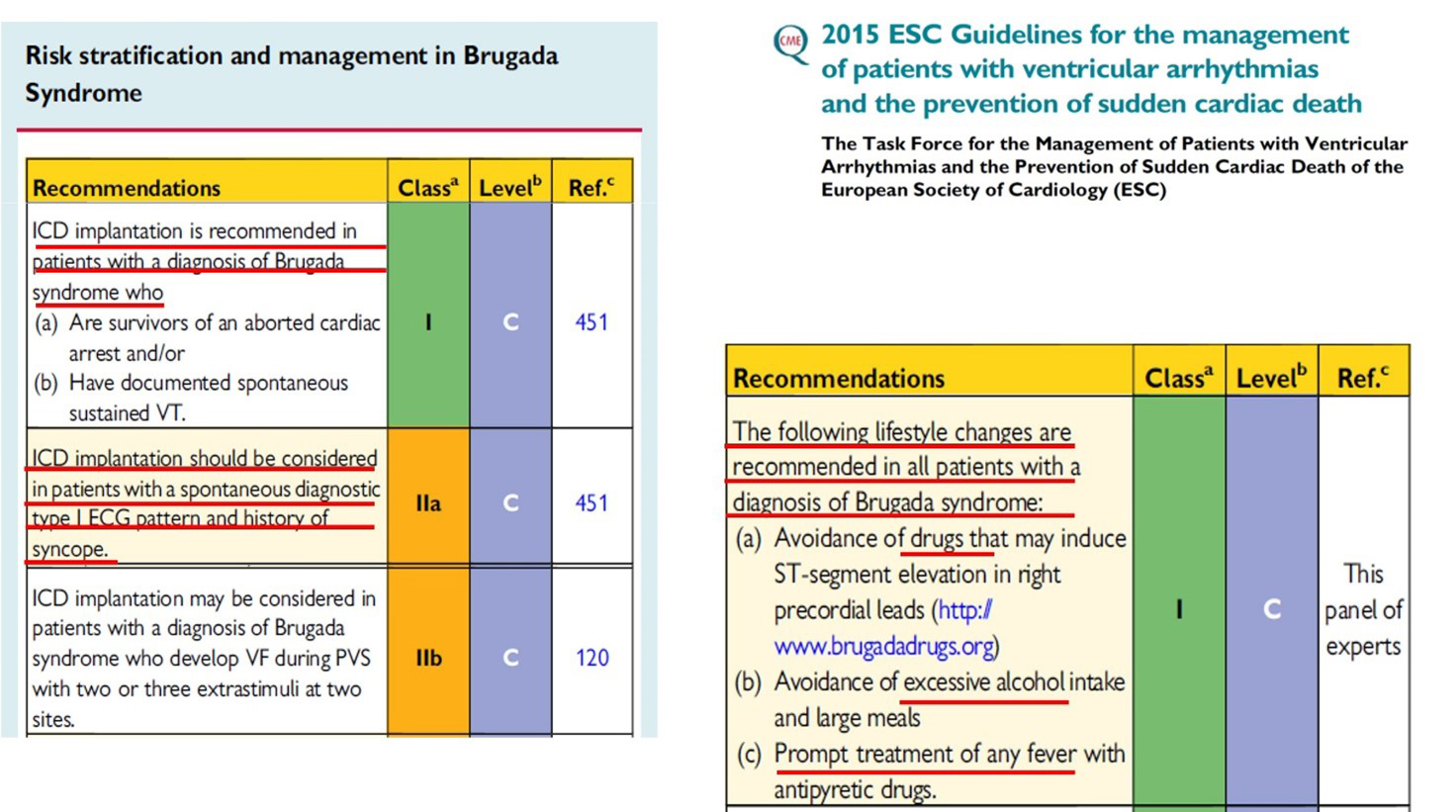
Las guías clínicas de la Sociedad Europea de Cardiología recomiendan a todos los pacientes con Síndrome de Brugada eviten fármacos bloqueadores de los canales del sodio (enlazar a BrugadaDrugs.org | Uso seguro de drogas y el síndrome de Brugada), evitar exceso de alcohol, las comidas copiosas, y el tratamiento precoz de la fiebre.
Autor:
Campuscardio.com
Para saber más:
Bibliografía: Blanco Vidal M, Fernández- Obanza Windscheid E. Electrocardiografía básica. Aproximación práctica a la lectura del EKG.4ª edición 2020.
Electrocardiografía Básica, aproximación prática a la lectura del EKG (campuscardio.com)
-Domínguez S, Amorós B, Sierra C, et al. Fiebre que desenmascara: a propósito de 2 casos de Síndrome de Brugada. Semergen.2014;40(6):347-351









